Anna Beatriz Fontes de Holanda¹, Lariza Maria da Costa¹ e Kelly Evangelista Rodrigues da Silva¹
¹Acadêmico em Fisioterapia na Universidade Federal do Rio Grande do Norte (UFRN) e monitor no Programa de Monitoria da área V.
Introdução
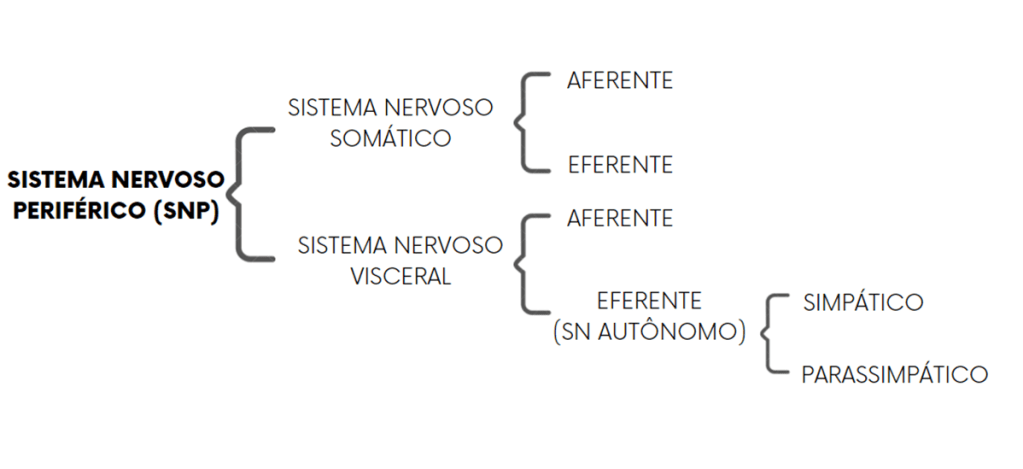
Funcionalmente, o sistema nervoso (SN) pode ser dividido em sistema nervoso somático e sistema nervoso visceral. O SN somático aferente conduz informações sensoriais periféricas, enquanto as eferências motoras manifestam respostas reguladoras da postura e do tônus muscular – devido à sua relação com a unidade motora presente na musculatura esquelética.
O SN visceral inerva estruturas viscerais, sendo um componente importante para a atividade dos órgãos e para a regulação da homeostase. Sua porção aferente conduz as informações periféricas das vísceras até o SNC, enquanto a porção eferente leva estímulos inconscientes do SNC para os órgãos viscerais, sendo este denominado como Sistema Nervoso Autônomo (SNA). Este é subdividido em SNA Simpático e Parassimpático. O SNA Simpático é responsável por preparar o corpo para situações de “luta ou fuga”, estresse, que demanda maior atividade metabólica das células corporais; enquanto que o SNA Parassimpático tem um efeito contrário ao simpático (“parar” a atividade simpática), além de controlar funções vitais do organismo em repouso.
Qual a diferença entre o SN somático eferente e o SN autônomo?
O SN Somático envolve ação voluntária, visto que os impulsos nervosos são direcionados para os músculos estriados esqueléticos. A relação entre o SNC e o músculo ocorre a partir do neurônio motor somático localizado na coluna anterior da medula espinal, que culmina na formação das placas motoras na musculatura esquelética.
O SNA possui dois tipos de neurônios que unem o SNC e as vísceras: um deles se localiza na medula espinal ou tronco encefálico – no qual os corpos dos neurônios se agrupam e formam os gânglios, enquanto o outro está localizado no SNP. Os neurônios que possuem os corpos situados no interior do SNC são chamados neurônios pré-ganglionares, e os situados fora são denominados neurônios pós-ganglionares. Portanto, as fibras de inervação do SNA se dirigem para a musculatura lisa, estriada cardíaca e para as glândulas, sendo caracterizadas como terminações nervosas livres e de controle involuntário.
Quais as diferenças entre os SNA simpático e parassimpático?
Em geral, o SNA é subdividido em simpático e parassimpático por possuírem ações antagônicas entre eles e consequentemente apresentarem diferenças anatômicas, farmacológicas e fisiológicas.
- Diferenças anatômicas
- Localização dos neurônios pré-ganglionares
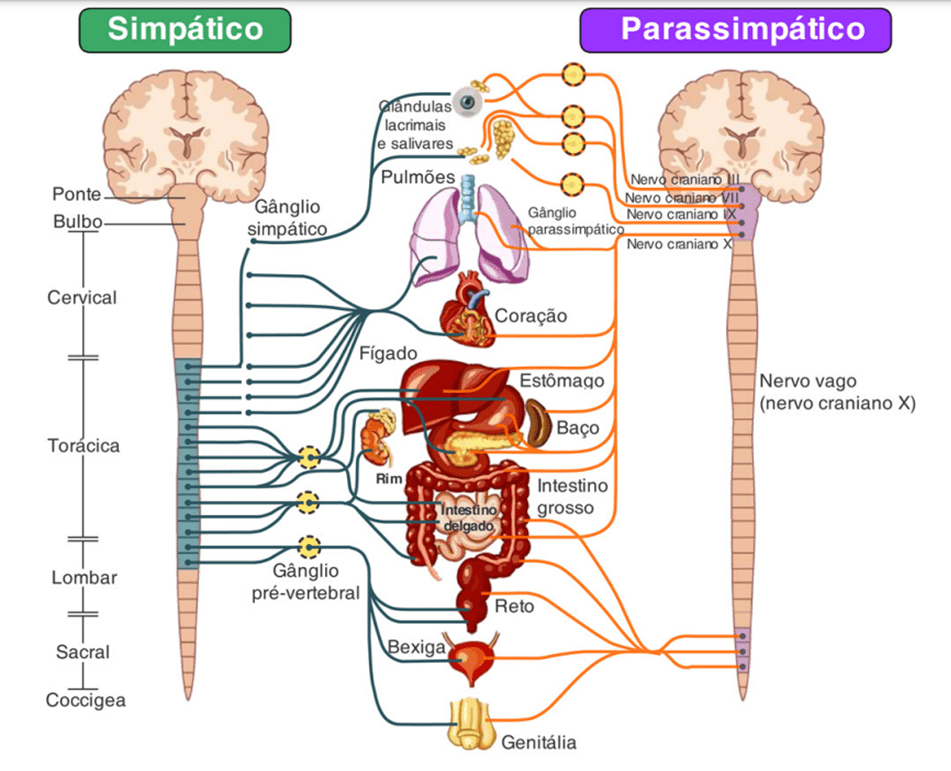
No SNA simpático os neurônios pré-ganglionares estão nas células nervosas da medula torácica e lombar, entre T1 e L2. Já no SNA parassimpático, localizam-se em duas regiões: no tronco encefálico (dentro do crânio) a partir das células nervosas nos III, VII, IX e X pares de nervos cranianos, e na medula sacral (S2, S3 e S4), motivo pelo qual o SNA parassimpático é chamado de craniosacral.
- Posição dos neurônios pós-ganglionares
No SNA simpático, os neurônios pós-ganglionares, também chamados de gânglios, estão situados longe das vísceras e próximo da coluna vertebral, formando assim os gânglios paravertebrais e os gânglios pré-vertebrais. Já os gânglios parassimpáticos localizam-se muito próximo e até mesmo dentro do órgão efetor (vísceras).
- Tamanho das fibras pré e pós-ganglionares:
Enquanto a parte simpática do SNA possui fibras pré-ganglionares curtas e pós ganglionares longas, o SNA parassimpático possui fibras pré-ganglionares longas e pós-ganglionares curtas.
- Diferenças farmacológicas
As fibras que liberam acetilcolina são chamadas colinérgicas e as que liberam noradrenalina, adrenérgicas. O SNA simpático produz descargas de adrenalina em situações de luta ou fuga. Os dois sistemas liberam acetilcolina na região nas fibras pré-ganglionares. A diferença acontece nas fibras pós-ganglionares, onde no SNA parassimpático também ocorre a liberação de acetilcolina, mas no SNA simpático a maioria das terminações pós-ganglionares liberam noradrenalina, bem como acetilcolina em algumas terminações (ex., glândulas sudoríparas).
- Diferenças fisiológicas
O SNA simpático possui ação antagônica à do parassimpático em determinado órgão. As ações do parassimpático são sempre mais individualizadas a um órgão ou setor do organismo, enquanto as ações do simpático tendem a ser difusas. Isto ocorre porque suas fibras pré-ganglionares formam sinapses com muitos neurônios pós-ganglionares, diferente do que ocorre no SNA parassimpático.
Apesar de, na maioria das vezes, esses dois sistemas terem ações opostas, eles exercem de forma equilibrada as suas atividades viscerais, agindo na manutenção da homeostase corporal e cooperando para a estabilidade do ambiente interno. Na tabela abaixo estão sintetizadas as ações dos SNA simpático e parassimpático sobre os principais órgãos.
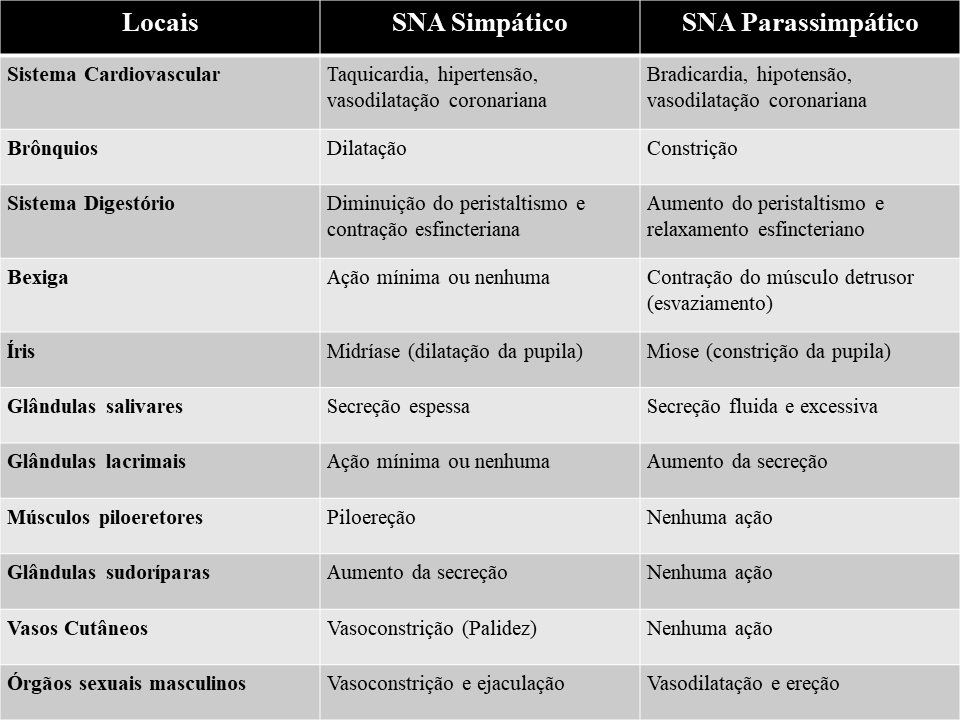
Efeitos do SNA sobre os órgãos

SISTEMA NERVOSO AUTÔNOMO SIMPÁTICO
Originado centralmente, a partir do neurônio pré-ganglionar na coluna lateral toracolombar de T1 a L2, que irão se dirigir ao tronco simpático – principal formação desse sistema. Ele se dispõe ao longo de toda a coluna vertebral, sendo formado por um par de gânglios que se ligam ipsilateralmente por fibras interganglionares. A sua porção cervical possui 3 gânglios (superior, médio e inferior), a toracolombar possui 12, a sacral com 4 a 5 gânglios e a região coccígea com 1 gânglio ímpar. As fibras pré-ganglionares saem lateralmente da coluna a partir de ramos comunicantes brancos – denominados assim por possuírem cobertura de mielina. A partir disso, essas fibras podem seguir no sentido cranial, pela cadeia paravertebral, e fazer sinapse pela mesma cadeia dos gânglios lombares ou sacrais, porém elas podem também não fazer sinapse e assim formar os nervos esplâncnicos, que irão fazer sinapse com os neurônios pós ganglionares na cadeia ganglionar simpática pré-vertebral.
- Tronco Cervical
Formado pelos gânglios cervical superior, médio e inferior. O gânglio cervical superior é o mais importante, localizado próximo às vértebras C1, C2 e C3, sendo suas fibras pré-ganglionares originadas dos ramos comunicantes brancos de T1-T5. As fibras pós-ganglionares formam os nervos carotídeos interno e externo, no qual o carotídeo interno se divide em porções lateral e medial. Os ramos oriundos dessa divisão irão inervar as glândulas e vasos da faringe, nariz e do palato, como também formar o plexo cavernoso que acompanha a artéria carótida interna intracavernosa.
Os ramos do nervo carotídeo externo também formam plexos, que seguem os ramos das respectivas artérias. Alguns deles promovem a piloereção, secreção de suor e vasomotricidade da cabeça e pescoço. O ramo sobre a artéria facial segue para as glândulas submandibulares, enquanto o ramo sobre a artéria meníngea média irá formar o nervo petroso profundo menor e inervar a glândula parótida.
O gânglio cervical médio se encontra a nível da cartilagem cricoide ou nó da C7. As fibras pré-ganglionares se originam de ramos comunicantes brancos de T2 e T3, dando origem ao nervo cardíaco cervical médio e nervos tireóideos – responsáveis por inervar a glândula tireoide. Enquanto as fibras pós-ganglionares formam ramos cinzentos que seguem os nervos cervicais V e VI.
O gânglio cervical inferior está localizado a nível de C7 e recebe as fibras pré-ganglionares a partir da comunicação com o primeiro gânglio torácico, não possuindo ramos comunicantes brancos. As fibras pós-ganglionares formam ramos comunicantes cinzentos que acompanham o sexto, sétimo e oitavo nervos cervicais. Origina o nervo cardíaco cervical inferior e vertebral, que acompanham as artérias vertebral e basilar. Esse gânglio pode apresentar união com o primeiro gânglio torácico, formando o gânglio estrelado.
- Tronco Toracolombar
Constituído por aproximadamente 12 gânglios localizados adjacentes ao colo das costelas. Ele recebe as fibras pré-ganglionares de T1-L2/3, porém há algumas exceções. De T1-T5 essas fibras não fazem sinapse nestes gânglios e seguem em direção aos gânglios cervicais. De T6-T12 as fibras passam pelo tronco simpático e não fazem sinapse, então se tornam nervos esplâncnicos e vão até a cadeia simpática pré-vertebral, formando sinapse com o neurônio pós-ganglionar e vísceras. De L1-L2/3 as fibras pré-ganglionares vão ao tronco lombossacro e inervam a pele e órgãos genitais. Essas fibras podem se direcionar ao gânglio mesentérico inferior, na qual as fibras pós-ganglionares inervam o cólon a partir da flexura esplênica até o reto, ou formar o plexo hipogástrico inferior e inervar o reto, ductos deferentes, bexiga, próstata e ureter.
Com relação aos nervos esplâncnicos:
- Nervo esplâncnico torácico maior: formado pela união das fibras pré-ganglionares de T5-T9, seus ramos inervam o esôfago, aorta torácica e ducto torácico. As fibras pós-ganglionares formam o plexo celíaco e inervam o pâncreas, vesícula biliar e estômago
- Nervo esplâncnico torácico menor: constituído pela união de fibras pré-ganglionares de T10 e T11. Ele termina no gânglio aorticorrenal, que se localiza na origem da artéria renal. As fibras pós-ganglionares se dirigem aos rins e artéria aorta. Algumas das fibras desse nervo também terminam no gânglio mesentérico superior, na qual as fibras pós-ganglionares inervam o pâncreas e intestino delgado.
- Nervo esplâncnico ímpar: pode se originar como ramo do nervo esplâncnico menor ou ser formado pelas fibras de T12. Ele irá se juntar as fibras do plexo celíaco e no gânglio aorticorrenal, formando o plexo renal.
- Tronco Sacrococcígeo
Formado por aproximadamente 5 gânglios que estão a nível do sacro, além de 1 gânglio coccígeo. As fibras pré-ganglionares se originam de T12-L1, formando o plexo pélvico, assim como, os ramos do plexo hipogástrico também contribuem nessa formação. Nesse sentido, emite fibras para a bexiga, próstata, corpos cavernosos, parede da vagina, clitóris, útero, tuba uterina e ovários. Ademais, os ramos comunicantes cinzentos desse plexo também são responsáveis pelo controle das artérias dos membros inferiores.
SNA PARASSIMPÁTICO
O SNA parassimpático é dividido de acordo com a localização dos seus neurônios pré-ganglionares, sendo uma parte craniana (relativa ao tronco encefálico) e uma parte sacral (relativa à medula sacral).
Parte craniana do SNA parassimpático
É constituído por núcleos onde se localizam os corpos dos neurônios pré-ganglionares, cujas fibras atingem os gânglios por meio dos pares cranianos III, VII, IX e X. Dos gânglios partem as fibras pós-ganglionares que se direcionam para as glândulas, músculo liso e músculo cardíaco.

Parte sacral do SNA parassimpático
Os neurônios pré-ganglionares estão nos segmentos sacrais em S2, S3 e S4. Partindo das raízes ventrais dos nervos sacrais, adentram no tronco desses nervos, formando os nervos esplâncnicos pélvicos. Esses nervos atingem a cavidade pélvica, local de sinapse com os neurônios pós-ganglionares.
*Os nervos esplâncnicos pélvicos são também conhecidos como nervos eretores, relacionados com o fenômeno de ereção e podendo causar impotência.
O que são os plexos viscerais?
Os plexos viscerais são um conjunto de fibras nervosas emaranhadas, que não são puramente simpáticas ou unicamente parassimpáticas, mas que contêm elementos dos dois sistemas, além de fibras viscerais aferentes. Esses plexos estão localizados próximos às vísceras e são os seus ramos que irão inervar os órgãos encontrados no tórax, abdome e pelve.
- Plexos da cavidade torácica:
Na cavidade torácica existem três plexos: cardíaco, pulmonar e esofágico, cujas fibras parassimpáticas se originam do nervo vago e as simpáticas dos três gânglios cervicais e dos seis primeiros torácicos.
Ao plexo cardíaco, em específico, é dado maior importância em decorrência da inervação autônoma do coração, a qual é abundante na região do nó sinoatrial, uma vez que os sistemas simpático e parassimpático exercem suas funções sobre o ritmo cardíaco, promovendo taquicardia e bradicardia, respectivamente.
- Plexos da cavidade abdominal:
No abdome, os plexos estão associados a aorta e seus ramos, e subdivisões desses plexos autônomos são denominados de acordo com o ramo da aorta ao longo do qual se localizam: plexos celíaco, o maior de todos os plexos viscerais, plexo mesentérico superior, mesentérico inferior e aórtico.
- Plexos da cavidade pélvica:
As vísceras pélvicas são inervadas pelos plexos hipogástricos superior e inferior. Entre os órgãos mais importantes inervados pelo plexo pélvico está a bexiga, onde recebe fibras aferentes tanto do sistema simpático como parassimpático, as quais fazem parte do arco reflexo da micção enquanto que as fibras eferentes fazem parte da inervação parassimpática.
Quais as estruturas centrais que atuam sobre o SNA?
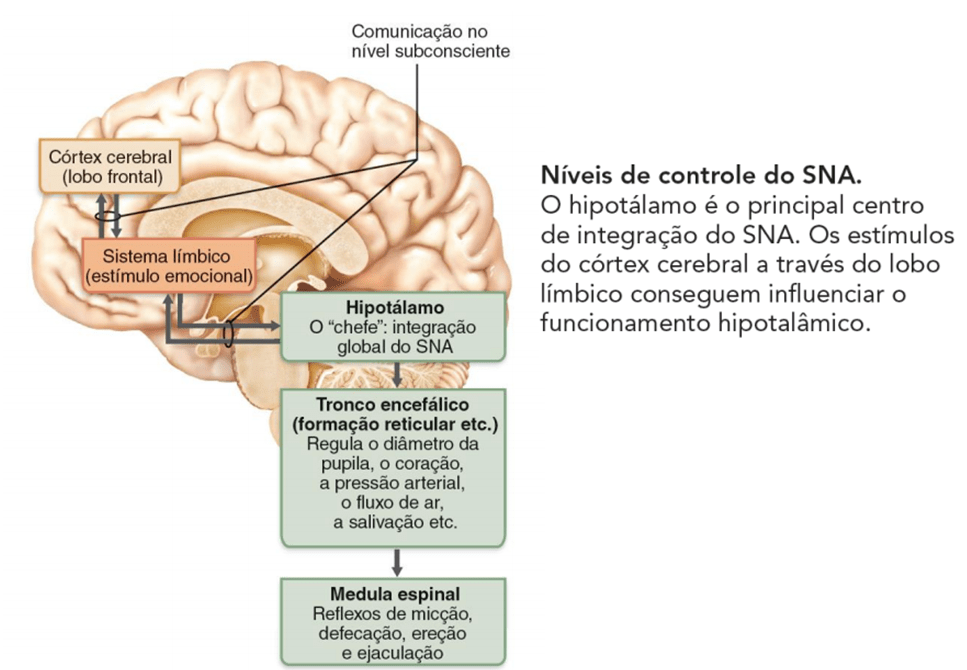
O sistema límbico, hipotálamo, medula espinal, área pré-frontal e tronco encefálico são as áreas do SNC que agem sobre o SNA, com maior destaque para a atividade do hipotálamo sobre esse sistema. Ele participa desse controle através do sistema porta-hipofisário, regulando o sistema endócrino. Sua porção anterior está relacionada às eferências parassimpáticas e a porção póstero lateral regula as eferências simpáticas.
Aplicações Clínicas
Como aplicações clínicas do SNA, podemos citar a neuropatia diabética e desordens hipotalâmicas, entre outras variadas condições.
- Neuropatia diabética é uma condição clínica relacionada à degeneração das fibras simpáticas e parassimpáticas, devido a hiperglicemia recorrente nos pacientes diabéticos já nas fases tardias da doença. A hipotensão ortostática – redução sustentada da PA sistólica ou diastólica após o indivíduo se manter de pé – é um dos sintomas mais prevalentes, sendo uma consequência da degeneração de fibras simpáticas pré e pós-ganglionares que constituem os nervos esplâncnicos do leito mesentérico. Um dos primeiros sinais de complicações na função autonômica é a impotência sexual nos homens. Além disso, o sistema digestório também tem sua função comprometida.
- Desordens hipotalâmicas baseia-se na influência essencial que o hipotálamo exerce na centralização de estímulos, assim alterações na regulação térmica – com predominância da hipotermia – podem estar relacionadas a neoplasias, doenças inflamatórias ou degenerativas. Outras consequências possíveis são desordens sexuais, controle da sede ou disfunções endócrinas.
REFERÊNCIAS
MENESES, Murilo S.. Neuroanatomia aplicada. 3. ed ed. Rio de Janeiro: , 2016. 351. p.
MACHADO, Angelo B. M.. Neuroanatomia funcional. 3 ed. São Paulo: Atheneu Editora, 2014.
SNELL, Richard S.. Neuroanatomia clínica. 7. ed. Rio de Janeiro: Guanabara Koogan, 2010.